1. MÅLGRUPPER
Denne vejledning er rettet mod voksne patienter med uafklaret pleuraeffusion.
2. EVIDENS BAG ANBEFALINGERNE
Anbefalingerne i denne instruks afspejler ekspertholdninger.
3. BAGGRUND
Pleuraeffusion eller pleuravæske er en fri væskeansamling i pleurahulen som overstiger den normale fysiologiske (ca. 15-20 mL). Pleuraeffusion er en konsekvens af øget sekretion og/eller nedsat absorption af væske. Patofysiologien afhænger af den underliggende sygdom.
Incidensen af pleuraeffusion er ca. 20.000/år i Danmark.1 Der er beskrevet over 50 forskellige årsager til pleuraeffusion, og flere årsager kan være til stede samtidigt.2 De hyppigste er oplistet i tabel 1.
Tabel 1. Hyppigste årsager til eksudative og transudative pleuraeffusioner.1,3
| Eksudativ pleuraeffusion | Transudativ pleuraeffusion | |
| Hyppigt | Parapneumonisk effusion | Hjertesvigt |
| Malignitet | Levercirrhose | |
| Tuberkulose (på verdensplan) | ||
| Mindre hyppigt | Lungeemboli | Hypoalbuminæmi |
| Post-bypass (CABG) | Peritoneal-dialyse | |
| Post-myokardieinfarkt | Nefrotisk syndrom | |
| Reumatoid artrit | Hypothyreoidisme | |
| Thorax-traume | Trapped lung | |
| Benign asbest-relateret pleuraeffusion | ||
| Autoimmun pleurit | ||
| Sjældent | Medicin udløst (fx Betablokkere, Phenytoin Nitrofurantoin, Methotrexat, Amiodaron)4 | Konstriktiv perikardit |
| Tuberkulose (Danmark) | Urinothorax | |
| Idiopatisk pleuritis | Meig’s syndrom (ovariecancer og pleuraeffusion) |
4. ANBEFALINGER
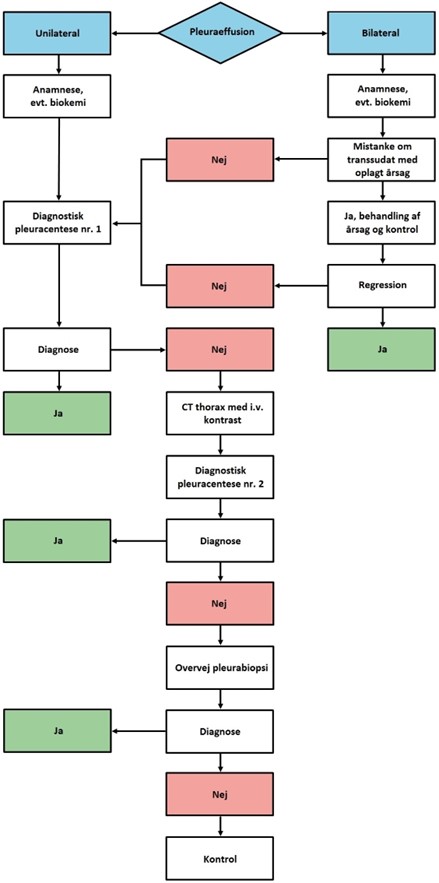
Vores anbefalinger er opsummeret i flowdiagrammet i appendiks.
Resumé: De fleste patienter har pleuraeffusion af let identificerbar årsag: Hjertesvigt, pneumoni, lungeemboli og kræft er de hyppigste årsager. Patienter med recidiv af pleuraeffusion (dvs. 2 pleuracenteser) af ukendt årsag trods klinisk evaluering (punkt 4.1), initiale undersøgelser (4.2) og tolkning af undersøgelse (4.3) bør konfereres med lungemediciner.
4.1. Klinisk evaluering
En grundig anamnese og klinisk evaluering er central.
- Start med en grundig anamnese med fokus på:
- Tidsmæssigt mønster for symptomer samt triggerfaktorer herunder eksisterende sygdom associeret med pleuraeffusion (hjertesvigt, pneumoni, kræft).
- Associerede symptomer som feber, dyspnø, hoste, sputum, smerter og andre symptomer fra bevægeapparatet, perifere ødemer, vægttab, m.m.
- Eksponering for asbest, tobak, andre gasser, støv og lægemidler.
- Udfør en klinisk undersøgelse med gennemgang af samtlige organsystemer.
4.2. Initiale undersøgelser
Alle medicinske afdelinger bør kunne iværksætte de initiale undersøgelser inden kontakt til lungemediciner.
- Udfør røntgen thorax i to plan hvis ikke det allerede foreligger.5
- Udfør en diagnostisk pleuracentese ved unilateral pleuraeffusion og bilaterale pleuraeffusioner uden oplagt årsag. Pleuracentese skal udføres ultralydsvejledt af oplært person (lavere komplikationsrate, øget succesrate).6
- Beskriv pleuraeffusionens udseende: Farve (serøs, serosanguin, blodig, mælket/kyløs, purulent), konsistens (letløbende, tyktflydende) og evt. sediment.
- Undersøg altid pleuraeffusionen for:
- pH
- Glukose
- Protein (albumin bruges nogle steder som alternativ, se 4.3.)
- LDH
- Leukocyttal med differentialetælling.
- Cytologi (mindst 40 mL så der kan laves en celleblok til undersøgelse for tumormarkører): Der anbefales i alt højst to cytologiske undersøgelser idet sensitiviteten kun øges marginalt ved flere prøver.
- Dyrkning og resistens: Helst i bloddyrkningskolber, idet sensitiviteten øges.
- Overvej at undersøge pleuraeffusionen for:
- Albumin
- Tag relevante blodprøver mhp. sammenligning med pleuravæske-niveau:
- Protein (albumin bruges nogle steder som alternativ, se 4.3.)
- LDH
- Glukose
- Overvej at tage supplerende blodprøver afhængig af den mistænkte årsag til pleuraeffusion (infektions-, nyre-, levertal, pro-BNP, D-dimer, TSH, screening for bindevævssygdomme m.m.).
4.3. Fortolkning af de initiale undersøgelser
- Bestem pleuraeffusionens surhedsgrad: pH <7,2 ses ofte ved parapneumoniske effusioner, empyem, malignitet, bindevævssygdomme, tuberkulose og øsofagusruptur.7
- Bestem pleuraeffusionens glukoseværdi (obs. denne kan være forhøjet hos patienter med hyperglykæmi):7
- <3.4 mmol/L: Ses ofte ved parapneumoniske effusioner, empyem, malignitet, bindevævssygdomme, tuberkulose og øsofagusruptur.
- <1.6 mmol/L: Malignitet (dårlig prognose), empyem, bindevævssygdomme.
- Bestem om pleuraeffusionen er et transudat eller eksudat ved hjælp af Light-kriterierne, hvor et eksudat er karakteriseret ved et eller flere af følgende:8
- Pleuravæske (PLV) LDH/serum-LDH >0.60.
- PLV-LDH > 2/3 af øvre normal grænse for serum-LDH.
- PLV-protein/serum protein >0.50.
- Patienter med hjertesvigt i diuretika behandling: Overvej at bruge albumingradienten til at diagnosticere et eksudat i stedet for Light kriterierne (serum-albumin minus PLV-albumin ≤12g/L).9,10
- Bestem inflammationen (leukocyttal):3
- Lymfocytær dominans er typisk ved (med ikke specifik for) malignitet, tuberkulose, hjertesvigt, rheumatoid pleuraeffusion, lægemiddelreaktioner.
- Neutrofil inflammation er typisk ved (med ikke specifik for) infektion, også tuberkulose.
- Gennemgå mikrobiologien når svar foreligger.
- Gennemgå cytologien når svar foreligger. Negativ cytologi udelukker ikke malignitet, og der er stor forskel i sensitiviteten de forskellige kræftformer imellem, selv indenfor fx lungekræft: adenocarcinom ca. 80% mod planocellulært carcinom ca. 5% (første pleuracentese).11
4.4. Supplerende undersøgelser på pleuravæsken
Disse tjener til en afklaring af specifikke kliniske tilstande.3
- Overvej at bestille amylase ved mistanke om pankreatit eller øsofagusruptur (>serum grænseværdi).
- Overvej at bestille flowcytometri ved mistanke om hæmatologisk sygdom.
- Overvej at bestille erytrocyt volumenfraktion ved trauma eller hæmothorax (>0.5 x serum grænseværdi).
- Overvej at bestille triglycerider ved mistanke om kylothorax:
- På baggrund af malignitet (især lymfom), trauma og thoraxkirurgi: >110 mg/dL (1.24 mM).
- På baggrund af tuberkulose eller bindevævssygdom: >200 mg/dl (5.2 mM).
- Overvej at bestille kreatinin ved mistanke om urinothorax (>serum kreatinin).
- Overvej at bestille mikrobiologiske specialprøver ved mistanke om en bestemt infektionsmedicinsk problemstilling, evt. efter konference med mikrobiolog:
- PCR for specifikke bakterier, fx pneumokokker eller mykobakterier.
- 16S PCR.
- Adenosin deaminase (ADA) ved mistanke om tuberkuløs pleuraeffusion: 99.9% negativ prædiktiv værdi, men lav positiv prædiktiv værdi (høj ADA sandsynliggør ikke tuberkulose).12
4.5. Opfølgende undersøgelser
Disse skal som udgangspunkt drøftes med lungemedicinere der har erfaring med udredning af pleurasygdomme.
- Overvej at gennemføre eller bestille de følgende radiologiske undersøgelser til vurdering af de pleurale forhold (septae, pleurale fortykkelser, ekkogenicitet, pleuratumores):
- Ultralyd af pleura: Sensitiv undersøgelse som kræver erfaring.5
- Computertomografi (CT) af thorax og abdomen med kontrast: Kan også afklare evt. strukturel sygdom i andre organer.5
- Positron emissions tomografi i kombination med CT thorax (PET-CT): Ved stor mistanke om malignitet, herunder særligt malignt mesotheliom.13
- Overvej at gennemføre eller bestille følgende undersøgelser ved diagnostisk uafklaret pleuraeffusion:
- Ultralyd- eller CT-vejledt pleurabiopsi ved radiolog eller lungemediciner.
- Thorakoskopi i lokalanæstesi ved lungemediciner.
- Video-assisteret thorakoskopi (VATS) ved thoraxkirurg.
- Overvej at gennemføre eller bestille følgende undersøgelser ved recidiverende pleuraeffusion uden kendt årsag trods pleurabiopsi (idiopatisk pleurit):
- Lavdosis CT thorax hver 3. til 6. måned i 3 år grundet en incidens for malignitet i dette tidsrum på ca. 5%.14
4.6. Behandling
- Ret behandlingen mod den primære årsag.15
- Overvej de følgende tiltag ved recidiverende pleuraeffusioner, som ikke kan kontrolleres igennem behandling af grundsygdom:15
- Gentagne pleuracenteser ved behov.
- Pleurodese efter konference med lungemediciner med erfaring i håndtering af denne problemstilling (Bispebjerg Hospital, Gentofte Hospital, Sjællands Universitetshospital Roskilde, Næstved Sygehus, Sygehus Lillebælt Vejle, Aarhus Universitetshospital, Regionshospital Holstebro, Aalborg Universitetshospital, Regionshospital Viborg).
- Permanent pleuradræn efter konference med lungemediciner med erfaring i håndtering af denne problemstilling.
- Pleurektomi efter konference med thoraxkirurg.
5. REFERENCER
- Sahn SA, Huggins JT, San Jose E, Alvarez-Dobano JM, Valdes L. The art of pleural fluid analysis. Clin Pulm Med. 2013;20(2):77-96. doi:10.1097/CPM.0b013e318285ba37′
- Sahn S, Heffner J. Pleural fluid analysis. In: Textbook of Pleural Diseases Second Edition. ; 2008:209-226. doi:10.1201/b13502-20
- Hooper C, Lee YCG, Maskell N. Investigation of a unilateral pleural effusion in adults: British Thoracic Society pleural disease guideline 2010. Thorax. 2010;65(SUPPL. 2). doi:10.1136/thx.2010.136978
- Pneumotox.
- Hallifax RJ, Talwar A, Wrightson JM, Edey A, Gleeson F V. State-of-the-art: Radiological investigation of pleural disease. Respir Med. 2017;124:88-99. doi:10.1016/j.rmed.2017.02.013
- O’Moore P V., Mueller PR, Simeone JF, et al. Sonographic guidance in diagnostic and therapeutic interventions in the pleural space. Am J Roentgenol. 1987;149(1):1-5. doi:10.2214/ajr.149.1.1
- Fitzgerald DB, Leong SL, Budgeon CA, et al. Relationship of pleural fluid pH and glucose: A multi-centre study of 2,971 cases. J Thorac Dis. 2019;11(1):123-130. doi:10.21037/jtd.2018.12.101
- Light RW, Macgregor MI, Luchsinger PC, Ball WC. Pleural effusions: the diagnostic separation of transudates and exudates. Ann Intern Med. 1972;77(4):507-513. http://www.ncbi.nlm.nih.gov/pubmed/4642731.
- Roth BJ, O’Meara TF, Cragun WH. The serum-effusion albumin gradient in the evaluation of pleural effusions. Chest. 1990;98(3):546-549. doi:10.1378/chest.98.3.546
- Romero-Candeira S, Fernández C, Martín C, Sánchez-Paya J, Hernández L. Influence of diuretics on the concentration of proteins and other components of pleural transudates in patients with heart failure. Am J Med. 2001;110(9):681-686. doi:10.1016/S0002-9343(01)00726-4
- Arnold DT, Fonseka D De, Perry S, et al. Investigating unilateral pleural effusions: The role of cytology. Eur Respir J. 2018;52(5):1-9. doi:10.1183/13993003.01254-2018
- Porcel JM, Esquerda A, Bielsa S. Diagnostic performance of adenosine deaminase activity in pleural fluid: A single-center experience with over 2100 consecutive patients. Eur J Intern Med. 2010;21(5):419-423. doi:10.1016/j.ejim.2010.03.011
- Orki A, Akin O, Tasci AE, et al. The role of positron emission tomography/computed tomography in the diagnosis of pleural diseases. Thorac Cardiovasc Surg. 2009;57(4):217-221. doi:10.1055/s-2008-1039314
- Reuter SB, Clementsen PF, Bodtger U. Incidence of malignancy and survival in patients with idiopathic pleuritis. J Thorac Dis. 2019;11(2):386-392. doi:10.21037/jtd.2018.12.136
- Bintcliffe OJ, Lee GYC, Rahman NM, Maskell NA. The management of benign non-infective pleural effusions. Eur Respir Rev. 2016;25(141):303-316. doi:10.1183/16000617.0026-2016
6. APPENDIKS