1.1. DEFINITION OG FOREKOMST
ARDS = Acute respiratory distress syndrome
A-gas = Arteriegasanalyse
FiO2 = Fraktionen af inspiratorisk luft, der udgøres af ilt. Atmosfærisk luft = FiO2 21%.
Hypoksi = Utilstrækkelig iltforsyning til væv (vævshypoksi), celler (cellulær hypoksi) eller organer (organhypoksi).
Hypoksæmi = Iltmangel i blodet, dvs. SpO2, SaO2 eller PaO2 under referenceområde
Hyperkapni = PaCO2 > 6,0 kPa.
PaO2 = Partielle tryk af ilt i arterielt blod
PaCO2 = Partielle tryk af carbondioxid i arterielt blod
Respiratorisk acidose = pH < 7,35 og PaCO2 > 6,0 kPa.
SpO2 = Iltmætning malt ved pulsoxymetri
SaO2 = Iltmætning vurderet ved a-gas
Sideflow = Flow rate af atmosfærisk luft, som patienten selv bidrager med.
1.2. BAGGRUND
Akut respiratorisk svigt defineres enten som utilstrækkelig iltmætning af blodet, hvilket medfører fald i PaO2 < 8,0 kPa (type 1 respiratorisk svigt) og/eller utilstrækkelig elimination af CO2 medførende PaCO2 > 6,0 kPa (type 2 respiratorisk svigt). Ilt er en akut og livreddende behandling ved hypoksæmi, men skal betragtes som et lægemiddel, der kræver ordination. Det har indikationer, kontraindikationer, forsigtighedsregler, bivirkninger og kræver individuel dosering. Behandlingen skal tilpasses individuelt ud fra den underliggende årsag, komorbiditeter og risiko for udvikling af hyperkapni.
Alle patienter med akut hypoksæmi skal vurderes ud fra ABCDE-principperne. I denne sammenhæng er a-gas et vigtigt redskab til at verificere hypoksæmi, foretage differential diagnostik og fastsætte mål-SpO2.
Denne retningslinje omtaler brugen af akut iltbehandling i medicinsk regi. Den dækker ikke iltbehandling i hjemmet, iltbehandling af børn eller postoperative og kirurgiske patienter. Specifik behandling af den tilgrundliggende årsag til hypoksæmi omtales ikke.
1.3. INDIKATIONER FOR AKUT ILTBEHANDLING
De væsentligste indikation for akut iltbehandling i medicinsk regi er anført i boksen nedenfor.1–3
Patienter med AKS anbefales ilttilskud ved SpO2 < 90 %.4

De væsentligste patientkategorier, der er i øget risiko for hyperkapni: 5,6
- Moderat til svær KOL
2. BMI >40 - Obesity hypoventilation syndrome (OHS, tidl. Pickwick)
4. Cystisk fibrose
5. Svær kyfoskoliose
6. Sequelae efter lunge-TB
7. Musculoskeletale lidelser med svækkelse af respirationsmusklerne
1.3.1 Pneumothorax
Højdosis ilt har tidligere været anbefalet ved udræneret pneumothorax, såfremt patienten ikke var i øget risiko for hyperkapni, da resorptionen af luften muligvis kunne øges ved udvaskning af nitrogen.7 Evidensen er dog yderst sparsom, og derfor anbefales ilttilskud ikke længere som standard, såfremt patienten på egne konditioner opnår sin individuelle mål-SpO2.8,9
1.4. KONTRAINDIKATIONER OG FORSIG-TIGHEDSREGLER VED AKUT ILT-BEHANDLING
Der er ingen absolutte kontraindikationer.
Forsigtighed tilrådes ved brug af åben ild og i forbindelse med defibrillering.
1.4.1 Bleomycin
Evidensen vedrørende iltinduceret pulmonal toksicitet hos patienter i aktiv eller tidligere behandling med Bleomycin er begrænset og inkonklusiv. Det anbefales, ud fra et forsigtighedsprincip, at ilttilskud kun bør tilføres ved hypoksæmi. Tilstrækkelig iltmætning skal dog sikres, selv hvis dette indebærer anvendelse af høj FiO2.10
1.5. BIVIRKNINGER VED AKUT ILT-BEHANDLING
1.5.1 Hyperkapni
Nedsat ventilation medfører hyperkapni og respiratorisk acidose.
Den primære mekanisme er ventilations/perfusions- (V/Q-) mismatch. I underventilerede lungesegmenter, som f.eks. ved emfysem, kontraherer de intrapulmonale arterier som respons på alveolær hypoksi – en beskyttelsesmekanisme kaldet hypoksisk vasokonstriktion. Herved redistribueres blodforsyningen til bedre ventilerede segmenter i lungen, hvilket optimerer V/Q og dermed den alveolære gasudveksling.
Ved administration af ilt, der medfører PaO2 > 8,0 kPa kan hypoksisk vasokonstriktion ophæves. Det medfører øget perfusion til områder med nedsat ventilation og forværring af V/Q-mismatch. Resultatet er nedsat alveolær gasudveksling og CO2-retention.11
Andre faktorer, der bidrager til iltinduceret hyperkapni, omfatter ændret hæmoglobinaffinitet for CO2 (Haldane-effekten) og dannelse af absorptionsatelektaser ved høj FiO2.12
Tidligere blev iltinduceret hyperkapni primært tilskrevet tab af hypoxic drive – en mekanisme, hvorved ilttilførsel medfører en stigning i PaCO2, som følge af reduceret kemoreceptorrespons og deraf fald i respirationsfrekvensen (RF). Flere studier har vist, at tilførsel af 100% ilt til patienter, i øget risiko for hyperkapni, fører til et fald i RF og stigning i PaCO2. Efter få minutter stiger RF spontant igen, men til trods for dette fortsætter PaCO2 med at stige. Mekanismerne bag iltinduceret hyperkapni kan således kun i mindre grad forklares ved tab af hypoxic drive.12
1.5.2 Hyperoksæmi
Hos patienter uden hypoksæmi kan ilttilskud have potentielt skadelige effekter, og en SpO2 > 98% bør derfor ikke tilstræbes. Hyperoksæmi er forbundet med risiko for pulmonal toksicitet, koronar vasokonstriktion og øget dannelse af frie, reaktive iltradikaler.13–15
Den samlede evidens for mortalitetsrisiko ved liberal sammenlignet med konservativ iltbehandling er ikke entydig.16–19 Hos patienter med øget risiko for hyperkapni er liberal iltbehandling dog forbundet med signifikant højere mortalitet sammenlignet med konservativ iltbehandling.20
1.6. DOSERING
1.6.1 Fastsættelse af mål-SpO2
Den optimale SpO2 for den enkelte patient afhænger af:
- Årsag til hypoksæmi
- Komorbiditeter
- Risiko for hyperkapni
- Alder: Data tyder på, at normalværdien for SpO2 falder med stigende alder >70 år, hvorfor man kan overveje at reducere nedre grænse for SpO2 fra 94% til 92%.21,22

1.6.2 Hypoksæmi
Ilttilskud til den hypoksæmiske patienter øger PaO2 og forhindrer celledød.
Hos patienter med pulmonal hypertension bør der tilstræbes efter SpO2 på 92% (PaO2 8,0-9,0 kPa), såfremt dette ikke medfører et fald i pH, med henblik på at forebygge progression af pulmonal hypertension.23
1.6.3 Valg af iltadministrationsform
Patienter med kritisk sygdom eller SpO2 < 80% bør straks gives højdosis ilt. For de øvrige patienter med hypoksæmi kan mål-SpO2 forsøges opnået med titrering som anført i flowchart.
Der kan være afvigelser ift. lokale retningslinjer.
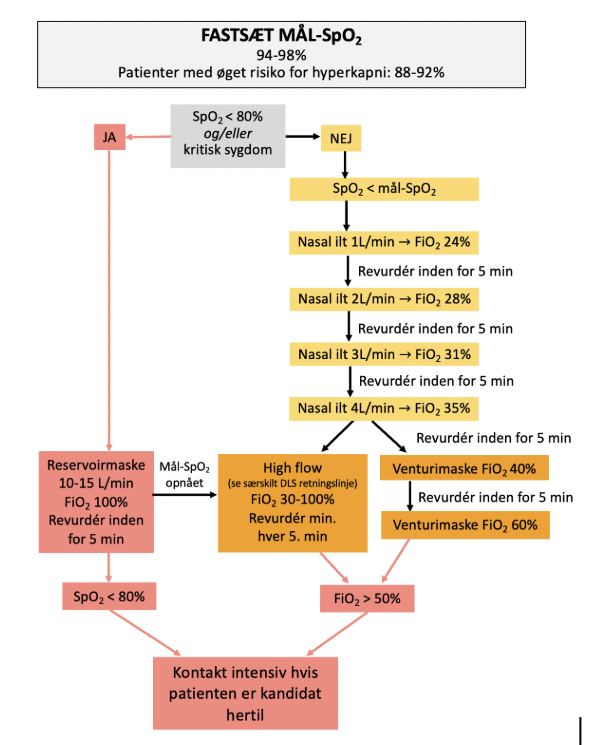
1.7. ILTADMINISTRATIONSFORMER
1.7.1 Nasal ilt
Nasalt ilttilskud er den mest anvendte form for iltadministration og gives via dobbeltløbet iltbrille eller enkeltløbet næsekateter med skumprop. Under ideelle forhold kan metoden levere et FiO2 op til 50% ved tilførsel op til 6 L/min. Den reelle FiO2 vil afhænge af patientens RF og side flow (Flow rate af atmosfærisk luft, som patienten selv bidrager med).
Ved tilførsel > 5 L/min kan trykket i slangen blive så højt, at iltslanger springer af, hvilket medfører akut hypoksæmi.
1.7.2 Varmfugtet ilt
Ved behov for > 4L ilt/min anbefales varmfugtning. Førstevalg er high flow, mens en traditionel varmfugter kan anvendes som alternativ. Varmfugtet ilt reducerer næseirritation, sår i næsen, epistaxis og øger komforten.24 Der er ikke indikation for befugtning ved < 4L ilt/min.25
Der anbefales mod brug af koldtvandsfugtere og ”bubble bottles” pga. risiko for bakteriel kontaminering.6,26.
Se DLS’ retningslinje: High flow – hospitals behandling for vejledning.
Nasal ilt:
| Indikation | Fordele | Ulemper | |
 En dobbeltløbet iltbrille og et enkeltløbet næsekateter med skumprop. |
|
|
|
Varmfugtet ilt:

Et High Flow apparat (øverst) og en varmvandsfugter (nederst) – billederne er lånt af Fischer&Paykel. |
|
|
|
1.7.3 Maske med Venturiventil
Venturimasken leverer et præcist defineret FiO2 mellem 24 – 60% baseret på venturiprincippet, hvor luft suges ind i iltstrømmen gennem en snæver åbning, som skaber undertryk og tillader en kontrolleret blanding med omgivende luft. På den valgte venturiventil er det angivet, hvilken FiO2 ventilen leverer, og hvilket iltflow der mindst skal anvendes.
Ved åben munds respiration opnås højere FiO2, da det inspiratorisk flow øges, hvilket forbedrer iltudnyttelsen. Venturimasken, som dækker både næse og mund, medfører altså ikke bedre oksygenering end nasal ilt.29
Venturiventil:
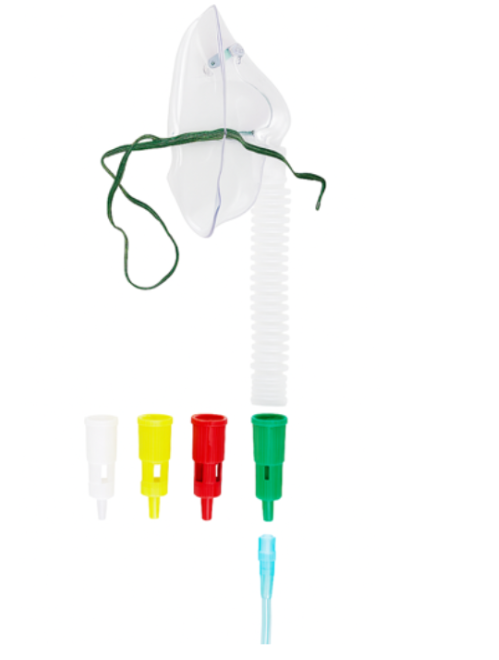
Venturimaske med forskellige ventiler: Grøn (FiO2 60%), Rød (FiO2 40%), Gul (FiO2 35%), Hvid (FiO2 28%). |
|
|
|
1.7.4 Ikke-genåndingssystem med reservoirpose
Systemet består af en maske, der dækker både næse og mund og en tilkoblet reservoirpose, som fyldes med 100% ilt. En envejsventil sikrer, at patienten indånder rent ilt og forhindrer genindånding af CO2 samt minimerer tilblanding med atmosfærisk luft. Reservoirposen kræver et flow på 10 – 15 L/min og må aldrig tømmes, da det fører til kritisk hypoksæmi og hyperkapni.
| Indikation | Fordele | Ulemper | |
 |
|
|
|
1.7.5 Automatiserede iltadministration:
Automatiserede iltadministration med en iltrobot titrerer automatisk ilttilskud ud fra patientens SpO2. Flere studier har vist, at disse apparater signifikant øger andelen af tid, hvor patienten befinder sig inden for mål-SpO2 sammenlignet med manuel iltjustering.30–32
Der mangler dog studier, som undersøger effekten af automatiserede iltadministration på bl.a. PaCO2. Den anbefalede strategi for at undgå iltinduceret hyperkapni er at eliminere hyperoksæmi og holde SpO2 i intervallet 88-92%, hvorfor det forventes, at apparatet får en berettiget plads i klinikken, når tilstrækkelig dokumentation foreligger.

En iltrobot – billedet lånt af O2matic.
1.8. REFERENCER
- Evans, L. et al. Surviving Sepsis Campaign: International Guidelines for Management of Sepsis and Septic Shock 2021. Crit Care Med 49, E1063–E1143 (2021).
- Bindslev-Jensen, C. et al. Anafylaksi hos børn og voksne. National behandlingsvejledning. Dansk Selskab for Allergologi, Dansk Paediatrisk Selskab, Dansk Selskab for Anaestesiologi og Intensiv Medicin, Dansk Selskab for Paediatrisk Allergologi og Pulmonologi & Dansk Råd for Genoplivning. (2023).
- Anseeuw, K. et al. Cyanide poisoning by fire smoke inhalation: a European expert consensus. Eur J Emerg Med 20, 2–9 (2013).
- Behandlingsvejledning | Akut koronart syndrom. https://www.cardio.dk/aks.
- Wijesinghe, M., Williams, M., Perrin, K., Weatherall, M. & Beasley, R. The effect of supplemental oxygen on hypercapnia in subjects with obesity-associated hypoventilation: a randomized, crossover, clinical study. Chest 139, 1018–1024 (2011).
- O’Driscoll, B. R., Howard, L. S., Earis, J. & Mak, V. British Thoracic Society Guideline for oxygen use in adults in healthcare and emergency settings. BMJ Open Respir Res 4, (2017).
- Northfield, T. C. Oxygen therapy for spontaneous pneumothorax. Br Med J 4, 86 (1971).
- Roberts, M. E. et al. British Thoracic Society Guideline for pleural disease. Thorax 78, s1–s42 (2023).
- Winnie Hedevang Olesen mfl. Vejledning til behandling af pneumothorax. Dansk Thoraxkirurgisk Selskab. https://thoraxkirurgi.dk/nbv/pneumothorax/ (2018).
- Aakre, B. M., Efem, R. I., Wilson, G. A., Kor, D. J. & Eisenach, J. H. Postoperative acute respiratory distress syndrome in patients with previous exposure to bleomycin. Mayo Clin Proc 89, 181–189 (2014).
- Cutaia, M. & Rounds, S. Hypoxic Pulmonary Vasoconstriction: Physiologic Significance, Mechanism, and Clinical Relevance. Chest 97, 706–718 (1990).
- Abdo, W. F. & Heunks, L. M. A. Oxygen-induced hypercapnia in COPD: myths and facts. Crit Care 16, 323 (2012).
- RAH, S. et al. High flow oxygen and risk of mortality in patients with a suspected acute coronary syndrome: pragmatic, cluster randomised, crossover trial. BMJ 372, 1102–1103 (2021).
- Kallet, R. H. & Matthay, M. A. Hyperoxic Acute Lung Injury. Respir Care 58, 123 (2013).
- Farquhar, H. et al. Systematic review of studies of the effect of hyperoxia on coronary blood flow. Am Heart J 158, 371–377 (2009).
- Chu, D. K. et al. Mortality and morbidity in acutely ill adults treated with liberal versus conservative oxygen therapy (IOTA): a systematic review and meta-analysis. Lancet 391, 1693–1705 (2018).
- Barbateskovic, M. et al. Higher versus lower fraction of inspired oxygen or targets of arterial oxygenation for adults admitted to the intensive care unit. Cochrane Database Syst Rev 2019, 309–311 (2019).
- Klitgaard, T. L. et al. Higher versus lower fractions of inspired oxygen or targets of arterial oxygenation for adults admitted to the intensive care unit. Cochrane Database Syst Rev 2023, CD012631 (2023).
- van der Wal, L. I. et al. Conservative versus Liberal Oxygenation Targets in Intensive Care Unit Patients (ICONIC): A Randomized Clinical Trial. Am J Respir Crit Care Med 208, 770–779 (2023).
- Austin, M. A., Wills, K. E., Blizzard, L., Walters, E. H. & Wood-Baker, R. Effect of high flow oxygen on mortality in chronic obstructive pulmonary disease patients in prehospital setting: randomised controlled trial. BMJ 341, 927 (2010).
- Hardie, J. A., Vollmer, W. M., Buist, A. S., Ellingsen, I. & Mørkve, O. Reference values for arterial blood gases in the elderly. Chest 125, 2053–2060 (2004).
- Cerveri, I. et al. Reference values of arterial oxygen tension in the middle-aged and elderly. Am J Respir Crit Care Med 152, 934–941 (1995).
- Weitzenblum, E., Sautegeau, A., Ehrhart, M., Mammosser, M. & Pelletier, A. Long-term oxygen therapy can reverse the progression of pulmonary hypertension in patients with chronic obstructive pulmonary disease. Am Rev Respir Dis 131, 493–498 (1985).
- Andres Rrt, D. et al. Randomized Double-Blind Trial of the Effects of Humidified Compared with Nonhumidified Low Flow Oxygen Therapy on the Symptoms of Patients. Can Respir J 4, 76–80 (1997).
- Wen, Z. et al. Is humidified better than non-humidified low-flow oxygen therapy? A systematic review and meta-analysis. J Adv Nurs 73, 2522–2533 (2017).
- de la Fuente-Sancho, I., Romeu-Bordas, Fernández-Aedo, I., Vallejo De la Hoz, G. & Ballesteros-Peña, S. Microbiological contamination in high and low flow oxygen humidifiers: A systematic review. Med Intensiva 43, 18–25 (2019).
- Hasani, A. et al. Domiciliary humidification improves lung mucociliary clearance in patients with bronchiectasis. Chron Respir Dis 5, 81–86 (2008).
- Pisani, L. et al. Change in pulmonary mechanics and the effect on breathing pattern of high flow oxygen therapy in stable hypercapnic COPD. Thorax 72, 373–375 (2017).
- Richard B Wettstein, David C Shelledy & Jay I Peters. Delivered oxygen concentrations using low-flow and high-flow nasal cannulas. Respir Care 50, 604–9 (2005).
30. Hansen, E. F. et al. Automated oxygen control with O2matic® during admission with exacerbation of COPD. Int J Chron
