1. DEFINITION OG FOREKOMST
En lungeabsces er et hulrum i lungevævet indeholdende pus eller nekrotisk væv. Dette leder til kavitetsdannelse, bronkopulmonale fistler og luftspejl. Der er ingen præcise opgørelser over forekomsten, som er sjælden.
2. ÆTIOLOGI
En lungeabsces opstår oftest på grund af aspiration af orofaryngeale sekreter eller maveindhold. Andre ætiologier omfatter pneumocystepneumoni, septiske embolier, vaskulitis, nekrotiserende pneumoni, lungeembolier og nekrotiserende tumores, tuberkulose og aspergillus.
Risikofaktorer:
- høj alder
- tandinfektioner
- alkoholisme
- stofmisbrug
- diabetes mellitus
- koma
- kunstig ventilation
- kramper
- neuromuskulære lidelser
- underernæring
- behandling med corticosteroider eller immunsuppresiva
- mental retardering
- gastroesofageal reflukssygdom
- bronkial obstruktion
- sepsis
- manglende hostekraft
2.1 Patofysiologi
Afhængig af immunfunktion, lungeperfusion, ætiologi og påvirkning af tyngdekraft (aspiration) kan en lungeabsces ramme forskellige lungesegmenter, lidt hyppigere det apikale segment af højre lunges underlap pga. bronkietræets konfiguration. Ikke sjældent stammer bakterierne fra en odontogen infektion.
3. SYMPTOMER OG KLINISKE FUND
Lungeabscesser kan præsentere sig akut med et sepsislignende billede eller med et kronisk billede. Symptomerne kan omfatte feber, hoste, nattesved, dyspnø, vægttab, træthed, brystsmerter og anæmi, evt. længerevarende. Hosten er ofte uproduktiv i begyndelsen, men hvis abscessen kommunikerer med bronkierne bliver den produktiv, og der kan være hæmoptyse. Ved kroniske abscesser kan der opstå clubbing (trommestikfingre og urglasnegle).
4. UDREDNING
4.1 Klinisk undersøgelse
De stetoskopiske fund vil ofte være diskrete. Øvrige kliniske fund minder om pneumoni eller kronisk sygdom. Man bør tidligt i forløbet undersøge tandstatus og henvise til sanering, hvis det er relevant. Der kan oftest søges økonomisk tilskud hos kommunen ved økonomiske problemer. Desuden bør synkefunktionen vurderes mht. aspiration.
4.2 Paraklinik
4.2.1 Standardblodprøver
A-gas, blodsukker, hæmatologi, inflammations-, lever- væske- og nyreparametre samt albumin.
4.2.2 Mikrobiologiske standardprøver:
Ekspektorat, trachealsug eller BAL til:
- Konventionel dyrkning og resistens
- Mikroskopi, dyrkning og PCR-undersøgelse for M. tuberculosis og atypiske mykobakterier
- Mikroskopi og dedikeret dyrkning for skimmelsvamp
- PCR-undersøgelse for Mycoplasma pneumoniae, Legionella pneumophila, Chlamydophila psittaci og pneumoniae
Blodprøver:
- Bloddyrkning
- Aspergillus fumigatus IgG og IgE
Urin:
- Urindyrkning og resistensbestemmelse
4.2.3 Supplerende prøver:
Supplerende prøver kan være relevante i differentialdiagnostisk øjemed (fx autoimmunologiske prøver) eller i forhold til underliggende sygdomme (f.eks. immunglobuliner, HIV-test). Ved relevant rejseanamnese evt. supplerende undersøgelse for amøbeinfektion.
4.3 Billeddiagnostik
4.3.1 Rtg. thorax
På thoraxrøntgen ses ofte kavernedannelse eller et cirkulært infiltrat, evt. med luftspejl, hvilket gør, at absces bør mistænkes. Ved manglende fisteldannelse til bronkiesystemet kan manglende luft-væskespejl gøre, at abscessen ikke fremtræder som en kaverne men som en tumor. Hvis røntgenbilledet er taget med pt. i liggende stilling, kan det yderligere vanskeliggøre tolkningen.
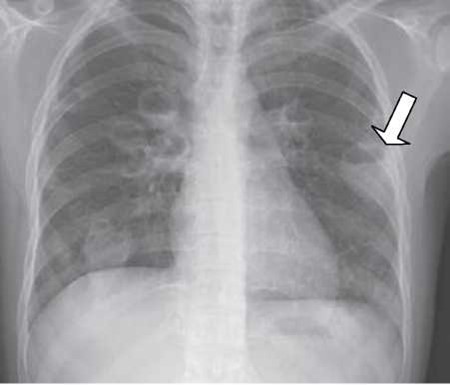
4.3.2 Ultralydsskanning
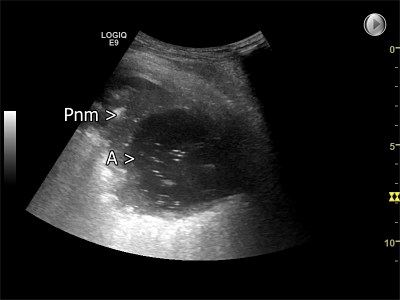
Fokuseret lungeultralydsskanning: Anvendes ikke til at diagnosticere lungeabsces, men bør anvendes i primærvurderingen til at diagnosticere relevante differentialdiagnoser hos den akutte patient med respiratoriske symptomer, især ved mistanke om pleuraeffusion, interstitietielt syndrom, pneumothorax eller pneumoni.
Diagnostisk lungeultralydsskanning: Såfremt lungeabsceskaviteten er i kontakt med pleura viscerale, vil den kunne visualiseres med diagnostisk lungeultralydsskanning. Diagnostisk lungeultralydsskanning kan desuden anvendes som led i diagnosticering af relevante differentialdiagnoser (fx pneumoni uden abscesdannelse, nekrotiserende tumor, parapneumonisk effusion eller pleuraempyem) eller til at vejlede transthorakale procedurer (fx aspiration, biopsi eller drænanlæggelse).
Ekkokardiografi: Ved mistanke om mulig endokarditis, fx hos IV-misbrugere, ved multiple lungeabscesser eller fund af bakteriæmi, bør der suppleres med ekkokardiografi.
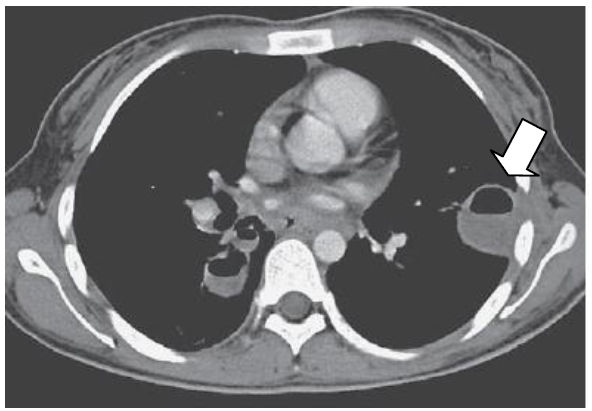
4.3.4 CT af thorax
CT af thorax med kontrast er obligat i udredningen af patienter med mistanke om lungeabsces. Udover en mere præcis visualisering af absceskaviteten, vil skanningen kunne anvendes i differentialdiagnostisk øjemed, særligt ved mistanke om underliggende tumor.
CT af øvrige organer
Ved mistanke om dissemineret infektion, kan det være relevant at foretage CT-skanning af abdomen og pelvis samt cerebrum med kontrast.
4.3.5 PET-CT
PET-CT udføres ikke som standard i udredningen af patienter med lungeabscesser. Undersøgelsen kan være relevant i differentialdiagnostisk sammenhæng, til at vejlede invasive procedurer eller som led i infektionsudredning.
Bronkoskopiske undersøgelser
Bronchoskopi med bronchialskyl eller BAL er ofte indiceret tidligt mhp. mikrobiologisk diagnose og bronchial toilette samt i differentialdiagnostisk øjemed.
4.4. Differentialdiagnostik
Billeddiagnostisk kan lungeabscesser forveksles med andre kaviterende lungesygdomme som fx:
- Tuberkulose
- Infektion med atypiske mykobakterier
- Lungetumores med centralt henfald grundet nekrose
- Pulmonale mykoser som kronisk kaviterende pulmonal aspergillose (CCPA), subakut invasiv pulmonal aspergillose (SAIA) eller invasiv pulmonal aspergillose (IPA)
- Aspergillose, både akut invasiv og kronisk
- Inficerede emfysematøse bullae
- Granulomatose med polyangiitis (tidl. Wegeners)
Udover ovennævnte kaviterende tilstande kan pleuranære abscesser forveksles med bakteriel pleural infektion som kompliceret parapneumonisk effusion eller pleuraempyem.
Ved diagnostik af en lungeabsces bør man altid overveje, om patienten udover lungeabsces har ekstrapulmonal infektion og supplere med relevant diagnostik ved behov.
Eksempler er:
- Konkomitant pleuraempyem/parapneumonisk effusion
- Endokarditis
- Spondylodiskit
Lemierres syndrom (spredning af septiske embolier fra peritonsilær absces oftest til lunger).
5. BEHANDLING
5.1 Behandlingssted
Ved fund af lungeabscesser bør patienten overflyttes til lungemedicinsk specialafdeling. Negative prognostiske faktorer er store abscesser (> 6 cm), multiple abscesser, persisterende sepsis trods empirisk behandling, immunsuppression, høj alder, bronkial obstruktion med manglende udtømning af absceskavitet og infektion med aerobe bakterier. Sådanne højrisikopatienter og patienter med svigt af standardbehandling bør konfereres og evt. overflyttes til lungemedicinsk afdeling med specialiseret funktion i henhold til gældende specialeplan.
5.2 Empirisk antibiotisk behandling
IV-behandling bør foregå minimum i en uge (evidensniveau C), og indtil der er klinisk og paraklinisk bedring målt på C-reaktivt protein og leukocytter. Behandlingsvarigheden er 4-8 uger afhængigt af klinisk respons. Der skal dækkes ind for anaerobe bakterier, og behandlingen rettes ind efter dyrkningssvaret i samråd med mikrobiologisk afdeling. Det anbefales at følge den lokale instruks, men et forslag til initiel behandling kan være (evidensniveau B):
- Piperacillin/tazobactam 4 g/0,5 g x 4 iv.
eller
- Clindamycin 600 mg x 3 iv.
Eller kombinationsbehandling:
- Benzylpenicillin 5 MIE x 3 iv.
- Metronidazol 500 mg x 3 iv./p.o.
Ved Penicillinallergi:
- Cefuroxim 1500 mg x 3 iv.
Eller alternativt:
- Metronidazol 500 mg x 3 iv./p.o.
- Ciprofloxacin 400 mg x 2 iv.
Som efterfølgende peroral behandling kan bruges:
- Amoxicillin/clavulansyre 1 stk. x 3
- Clindamycin 300 mg x 4 ved penicillinallergi
- Penicillin 1,2 MIE x 4 + Metronidazol 500 mg x 3
Efter 3-4 dage bør der komme paraklinisk bedring, almentilstanden forbedres efter 4-7 dage, mens radiologisk normalisering ses inden for to måneder.
5.3 Øvrig behandling (Evidensniveau C)
Patienten behandles i øvrigt med hyperkalorisk diæt, korrektion af væske og elektrolytter samt lungefysioterapi med postural drænage. Desuden bør eventuelle underliggende sygdomme eller infektionsfoci søges saneret (fx fokus i tænder).
5.4 Svigt af standardbehandling
Der findes ingen evidens for valg af terapi ved svigt af standardbehandling. Behandlingstiltag vil derfor bero på tværfaglig vurdering ved den enkelte patient og bør derfor varetages på afdeling med specialiseret funktion i henhold til gældende specialeplan. Nedenfor er enkelte behandlingstiltag kort skitseret.
5.4.1 Bronkoskopisk drænage
Ved hjælp af bronkoskop kan man søge at fjerne bronkial obstruktion således at abscessen kan udtømmes til bronkiesystemet. Fjernelse af obstruktionen kan bl.a. foretages med laserablation. Metoden er skånsom og kan derfor anvendes til personer med koagulopatier eller dårlig almentilstand. Den primære risiko er, at udtømningen kan medføre spredning af infektionen til det øvrige lungevæv, og udvikling af ARDS er beskrevet. Ved store abscesser hvor der kan foretages udtømning af større mængder purulent materiale, kan transthorakal drænbehandling overvejes.
5.4.2 Transthorakal drænbehandling
Transthorakal drænbehandling har tidligere været anset som kontraindiceret grundet risiko for fisteldannelse. Det er dog vigtigt at erindre, at man før indførelsen af antibiotika drænerede for at danne fistler, og således faldt mortaliteten til under 5 %. Ligeledes har nyere mindre opgørelser kunnet påvise lav mortalitet og lav risiko for komplikationer. Komplikationer er primært i form af spild af pus i pleura med pyopneumothorax, empyem eller bronkopleural fistel og subkutant emfysem. Transthorakal drænbehandling foretages CT eller UL-vejledt af læge med specialiseret funktion indenfor området. Som udgangspunkt anvendes pigtailkateter frem for kirurgisk dræn. Valg af drænstørrelse beror på en individuel vurdering, men drænet bør være stort nok til at sikre at det ikke okkluderes. Drænbehandling har været foreslået som måde at stabilisere septiske/kritisk syge patienter med lungeabsces for senere i forløbet evt. at foretage operation, når patienten kan tåle dette.
5.4.3 Kirurgisk behandling
Kirurgisk behandling kan være relevant både i det akutte forløb og ved behandlingssvigt.
Akut kirurgi: Kirurgi i den akutte fase anvendes primært ved svigt af standardbehandling med persisterende sepsis, svær hæmoptyse eller konkomitant underliggende malign lidelse, der samtidig fjernes operativt. Risici ved operationen er primært i forhold til spredning af infektion og generel risiko ved større operation hos kritisk syge patienter. Generelt anbefales akut kirurgi kun, hvis øvrige behandlingsmuligheder er udtømte.
Subakut kirurgi: Hvis patienten efter 4-6 ugers standardbehandling med antibiotika fortsat har betydende restkavitet og symptomer, bør kirurgi overvejes, da der i så fald er ringe chancer for bedring på konservativ behandling.
Lungeabscesser kan være en konsekvens af eller medføre sepsis med deraf følgende multiorganpåvirkning. Absceskaviteten kan danne fistler til og kommunikere med alt omkringliggende væv, inklusiv hud. Der kan således opstå mediastinit, pleuraempyem og pyopneumothorax. Abscesser kan desuden sprede sig hæmatogent og medføre infektion i andre organer og strukturer. Efter sanering af infektionen kan der blandt andet forekomme bronkiektasier, atelektase og permanent kavitetsdannelse i lungevævet.
6. EFTERKONTROL
Der anbefales kontrol-CT eller rtg. thorax efter 4-6 uger med henblik på regression. Hvis der ikke er regression, bør invasiv udredning i lungekræftpakkeforløb overvejes.
7. REFERENCER
- Sperling et al., Bakterielle lungeabscesser, Ugeskr Læger 2021;183
- Maitre et al., Pyogenic lung abscess in an infectious disease unit: a 20-year retrospective study. Ther Adv Respir Dis. 2021 Jan-Dec;15: 17534666211003012
- Kuhajda et al., Lung abscess-etiology, diagnostic and treatment options, Ann Transl Med. 2015 Aug;3(13):183
- Herth et al, Endoscopic drainage of Lung Abscesses, Chest 2005; 127:1378-1381
- Moreira et al, Lung abscess: analysis of 252 consecutive cases diagnosed between 1968 and 2004, J Bras Pneumol. 2006; 32(2):136-43
- Yunus, CT guided transthoracic catheteter drainage of intrapulmonary abscess, JPMA 59: 703; 2009
- Merritt et al, Indications for Surgery in Patients with localized Pulmonary Infection, Thorac Surg Clin 22 (2012), 325-332
